Cette enquête du Syndicat des psychiatres publics (SPH) met en évidence le caractère multifactoriel de la pénibilité de l’exercice en psychiatrie : permanence des soins, soins sans consentement, surcharge permanente de travail, dans un contexte de manque de moyens, créent un environnement de travail très dégradé.
Cerner les facteurs d’attractivité ou de démotivation perçus par les psychiatres de service public ou équivalent et recenser les leviers qui pourraient être déclinés dans les établissements de santé, telle était la finalité de cette enquête «sans précédent » lancée en février dernier par le Syndicat des psychiatres des hôpitaux (SPH). Ce recensement des besoins « de terrain » devait nourrir les concertations sur les difficultés de la psychiatrie publique amorcées par le ministère de la Santé et de la Prévention en janvier, et depuis « restées au point mort », selon MJ Cortès, présidente du SPH.
Quelque mille psychiatres y ont répondu, de profils multiples : un exercice varié (psychiatrie générale, pédopsychiatrie, psychiatrie en milieu carcéral…), un rattachement à différents types d’établissements (CH, CHU, EPSM, ESPOC…) et ce, dans différentes régions du territoire. Ils ont pour la plupart un statut de Praticien hospitalier (PH) et le questionnaire a pu toucher près d’un praticien sur cinq. Les répondants sont majoritairement non syndiqués. Leur âge moyen est de 6,5 ans. Ce sont majoritairement des femmes. Les psychiatres interrogés exercent pour la plupart des fonctions institutionnelles, plus de la moitié sont responsables d’unité fonctionnelle. L’activité principale exercée concerne majoritairement l’hospitalisation complète et l’activité de CMP. La moyenne de la quotité de temps de travail est de 90%.
Satisfaits de leur activité ? Tout juste la moyenne
Les répondants sont dans l’ensemble satisfaits de leur activité, avec une note moyenne de 5,7/10. Cependant 17,46% des répondants éprouvent « une insatisfaction importante ». Nombreux sont les psychiatres qui pensent plus ou moins régulièrement à quitter leur poste. Quelques-uns envisagent de muter dans leur établissement ou dans un autre établissement, mais nombreux aussi sont ceux qui envisagent aussi de partir en cabinet (28,48 %) ou en clinique (16,15%) , de travailler en intérimaire (16,28 %), d’avancer leur départ en retraite (15,81%) ou de changer de métier (15,35%).
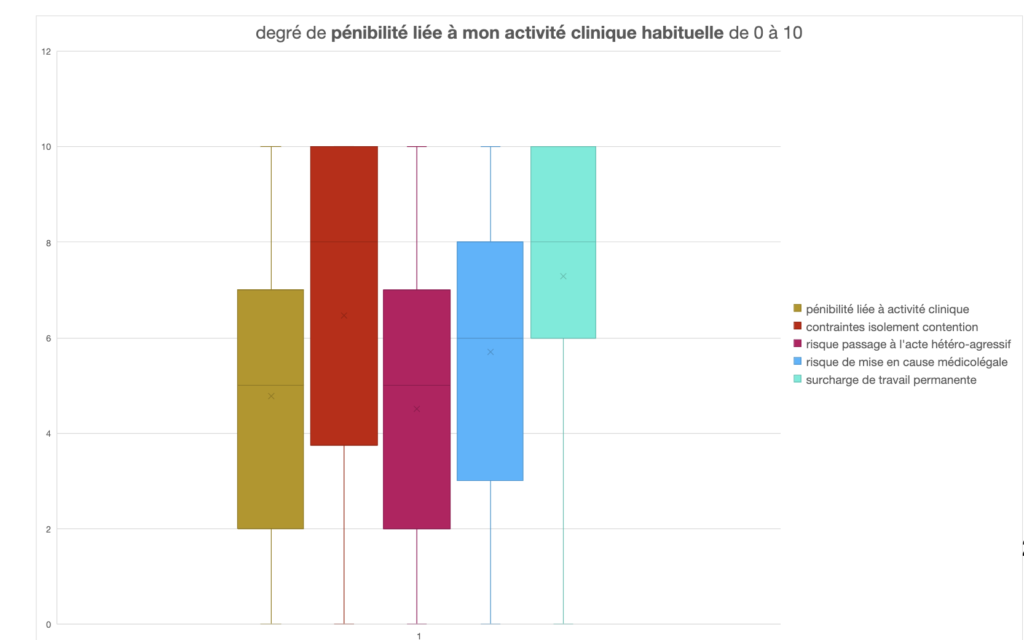
L’absence d’espace d’apaisement, de chambres dédiées pour les mesures d’isolement ou de contention, signe l’insuffisance de moyens et les contraintes paradoxales dans lesquelles sont piégés les praticiens, participant à des soins dégradés, interrogeant leur responsabilité médicolégale et aggravant la pénibilité.
Entre attractivité et pénibilité dans l’exercice professionnel
Les psychiatres restent intéressés par l’activité clinique et le travail d’équipe, mais peu satisfaits par les tâches administratives, notamment la cotation de leur activité et les certificats de soins sans consentement. Si les activités institutionnelles ne suscitent pas plus de satisfaction dans leur exercice (l’activité d’expertise apparait toujours aussi peu attractive), celles d’enseignement et d’intérêt général sont source de satisfaction. La pénibilité porte surtout sur la permanence des soins, les soins sans consentement, la surcharge permanente de travail et le manque de moyens. La gouvernance hospitalière est aussi mise en cause.
Les semaines des praticiens sont chargées, avec une moyenne estimée à 44 heures dans le service, auxquelles s’ajoutent du travail au domicile.
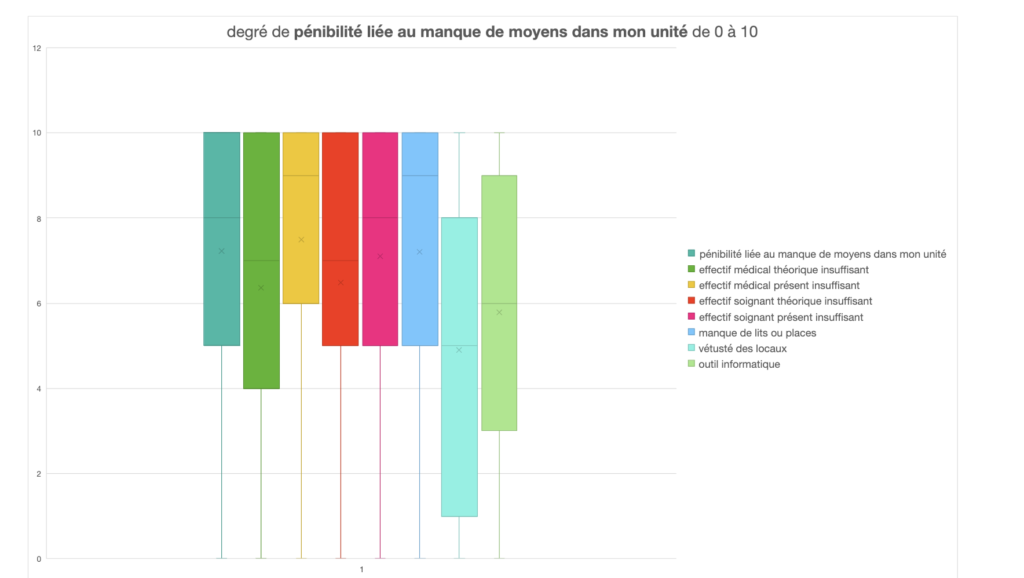
Les équipes médicales apparaissent instables, fragiles : avec près de 25 % des répondants sans titulaire dans leur service, un tiers avec un praticien titulaire non remplacé en arrêt depuis plus d’un mois, plus d’un quart travaillant avec des PADHUE (pour beaucoup dans l’incertitude lié à leur statut), et trois quarts des répondants avec un ou des postes vacants non pourvus dans leur service. « Ces problèmes de démographie médicale posent des problèmes de cohésion d’équipe et de connaissance des patients. Ils impactent aussi nécessairement sur la permanence des soins, les possibilités de repos de garde et de récupération, l’exercice des droits aux congés, la formation… L’organisation de la permanence des soins repose parfois sur très peu de praticiens » souligne le SPH.
L’accès aux formations apparait limité, et dans certains cas, impossible. Ne pas pouvoir répondre aux attentes de formation, c’est mettre en insécurité patients et professionnels, et amplifier la pénibilité et le manque d’attractivité de la profession.
La conciliation entre vie privée/vie professionnelle est inférieure à la moyenne
L’évaluation des répondants souligne la difficulté de concilier vie privée et vie professionnelle : du point de vue de l’organisation du temps (4,23/10) et encore davantage du fait de la charge mentale (3,99/10). Les répondants sont en difficulté pour poser les repos de lendemain de garde, récupérer après une astreinte dérangée en nuit profonde, poser les CA (un quart des répondants), RTT (un tiers des répondants), congés formations (près de la moitié des répondants !), et même les arrêts maladie… Ces difficultés, combinées au problèmes de démographie médicale, aux obligations de permanence des soins… participent de la pénibilité et doivent être reconnues comme des risques psychosociaux majeurs.
Face aux enjeux d’une psychiatrie en souffrance
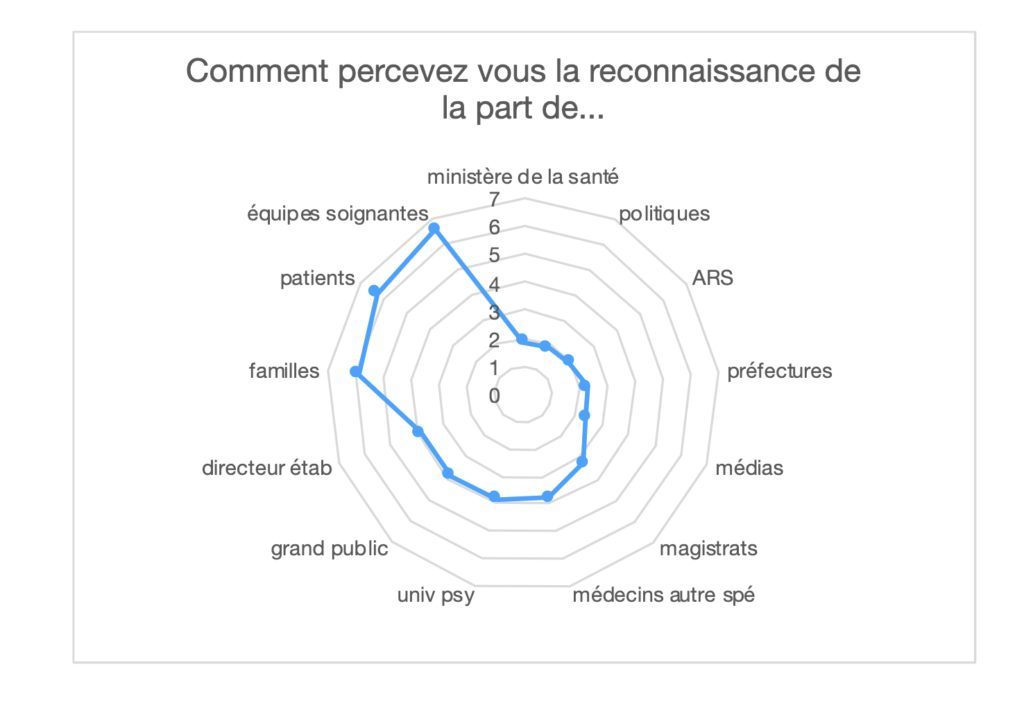
Si la reconnaissance de la profession par les équipes soignantes, les patients et leurs familles est bien perçue, elle apparait nettement insuffisante de la part des politiques, du ministère, des ARS et des préfectures… Pour le SPH, « il ne suffira pas de recruter de jeunes praticiens. Ne pas pouvoir maintenir en poste les praticiens confirmés, c’est, outre les effets pour les praticiens à leur échelle personnelle, à une telle échelle, participer à la perte de compétences : l’enseignement et les premiers pas sur le terrain ne peuvent suffire à garantir la compétence médicale qui doit se nourrir des échanges entre pairs et de l’expérience, de même que la présence de jeunes praticiens qui viennent interroger les pratiques profite aux anciens. Il s’agit là d’un cercle vertueux qui profite à tous.«
Quelques enseignements spécifiques... et autres pistes - Les accords du Ségur sont majoritairement perçus comme une injustice (63%) et un facteur de démotivation pour les collègues concernés (67%), avec une grille qui devrait rattraper les 4 années perdues par les collègues. - La permanence des soins doit être mieux prise en compte et revalorisée. - L’IASL (indemnité d’activité de secteur et de liaison) pourrait être attribuée plus simplement. - La création d’une indemnité d’activité de première ligne pourrait créer un choc d’attractivité. - La limitation des possibilités d’installation en cabinet apparait comme une mauvaise idée (59,4%) qui limite l’attractivité du poste hospitalier (32%),
En définitive, pour lutter contre la pénibilité et favoriser l’attractivité, alors que les psychiatres travaillent, beaucoup, et dans des conditions souvent dégradées, il apparait que les besoins sont multiples et ne portent pas que sur les nécessaires revalorisations de la grille salariale et de la permanence des soins. On retrouve aussi en premier lieu le financement de la psychiatrie, et dans un mouchoir de poche l’obligation d’un équipement minimum de base en ressources humaines, moyens architecturaux et équipement informatique, l’évolution de la gouvernance hospitalière, la formation à la psychiatrie…
Les résultats très explicites de cette enquête sont de nature à faire reconnaître les besoins des praticiens et à la mise en place de négociations avec les tutelles pour faire émerger les évolutions aussi nécessaires qu’urgentes.
• Premières analyses – Grande enquête nationale – Pénibilité – Attractivité – Mesures ciblées. Syndicat des psychiatres des hôpitaux (SPH), 7 juin 2023.












